Що таке хірургічний ризик і як робиться передопераційна оцінка?

Хірургічний ризик - це спосіб оцінити клінічний стан та стан здоров'я людини, яка буде перенести операцію, так що ризики ускладнень виявляються протягом періоду до, під час та після операції.
Він обчислюється за допомогою клінічної оцінки лікаря та замовлення деяких тестів, але, щоб полегшити, також існують деякі протоколи, які краще керують медичними міркуваннями, наприклад, ASA, Lee та ACP, наприклад.
Будь-який лікар може зробити цю оцінку, але зазвичай це робить лікар загальної практики, кардіолог або анестезіолог. Таким чином, можливо, що кожна особа перед процедурою дотримується певної обережності, наприклад, вимагати більш відповідних тестів або проводити лікування для зменшення ризику.

Як робиться передопераційна оцінка
Медична оцінка, проведена до операції, дуже важлива для того, щоб краще визначити, який тип операції кожна людина може чи не може зробити, і визначити, чи переважають ризики переваги. Оцінка включає:
1. Проведення клінічного обстеження
Клінічне обстеження проводиться зі збором даних про людину, таких як лікарські засоби, що застосовуються, симптоми, захворювання, які вони мають, крім фізичної оцінки, такі як серцева та легенева аускультація.
З клінічної оцінки можна отримати першу форму класифікації ризику, створену Американським товариством анестезіологів, відомою як ASA:
- Крило 1: здорова людина, без системних захворювань, інфекцій або лихоманки;
- Крило 2: людина з легким системним захворюванням, таким як контрольований високий артеріальний тиск, контрольований діабет, ожиріння, вік старше 80 років;
- КРІЛ 3: людина з важким, але не інвалідизуючим системним захворюванням, таким як компенсована серцева недостатність, інфаркт більше 6 місяців, серцева ангіна, аритмія, цироз, декомпенсований діабет або гіпертонія;
- Крило 4: людина з небезпечним для життя інвалідом системним захворюванням, таким як важка серцева недостатність, інфаркт менше 6 місяців, легенева, печінкова та ниркова недостатність;
- Крило 5: смертельно хвора людина, не сподіваючись вижити більше 24 годин, як після ДТП;
- Крило 6: особа, яка виявила смерть мозку, яка зробить операцію для донорства органів.
Чим більше число класифікацій ASA, тим більший ризик смертності та ускладнень від операції, і потрібно ретельно оцінити, який тип операції може бути корисним і корисним для людини..
2. Оцінка типу операції
Розуміння типу хірургічної процедури, яка буде виконуватися, також є дуже важливою, адже чим складніша і трудомістка операція, тим більше ризиків, які може зазнати людина, і обережність, яку потрібно дотримуватися.
Таким чином, види операцій можна класифікувати за ризиком серцевих ускладнень, таких як:
| Низький ризик | Проміжний ризик | Високий ризик |
Ендоскопічні процедури, такі як ендоскопія, колоноскопія; Поверхневі операції, такі як шкіра, груди, очі. | Хірургія грудної клітки, живота або передміхурової залози; Операції на голові або шиї; Ортопедичні операції, такі як після перелому; Корекція аневризм черевної аорти або видалення каротидних тромбів. | Основні екстрені операції. Наприклад, хірургічні операції великих кровоносних судин, такі як аорта або каротид. |
3. Оцінка серцевого ризику
Існують деякі алгоритми, які ефективніше вимірюють ризик ускладнень та смерті при несердечній операції при дослідженні клінічної ситуації людини та деяких тестах.
Деякі приклади використовуваних алгоритмів - це Індекс ризику серця Голдмана, Переглянений індекс серцевого ризику Лі і алгоритм Американський кардіологічний коледж (ACP), наприклад. Для обчислення ризику вони враховують деякі дані людини, наприклад:
- Вік, який найбільше ризикує старше 70 років;
- Історія інфаркту міокарда;
- Історія болю в грудях або стенокардія;
- Наявність аритмії або звуження судин;
- Низька оксигенація крові;
- Наявність діабету;
- Наявність серцевої недостатності;
- Наявність набряку легенів;
- Тип операції.
З отриманих даних можна визначити хірургічний ризик. Таким чином, якщо він низький, можливо відмовитись від операції, оскільки якщо хірургічний ризик середній та високий, лікар може надати вказівки, скорегувати тип операції або запросити більше тестів, які допоможуть краще оцінити хірургічний ризик людини..
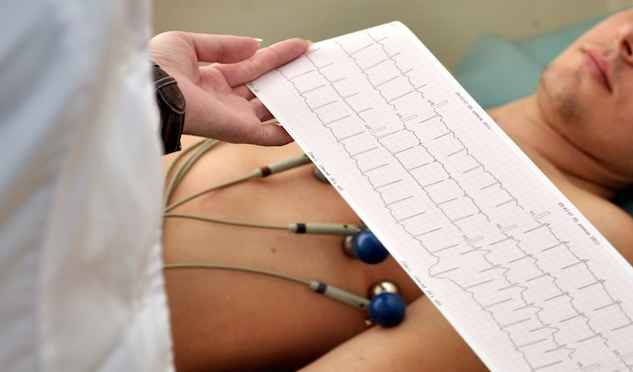
4. Проведення необхідних іспитів
Передопераційні обстеження слід робити з метою дослідження будь-яких змін, якщо є підозра, що може призвести до хірургічного ускладнення. Тому не слід замовляти однакові тести для всіх, оскільки немає доказів того, що це допоможе зменшити ускладнення. Наприклад, людям без симптомів, що мають низький хірургічний ризик і яким піддадуть операцію з низьким рівнем ризику, проводити аналізи не потрібно.
Однак деякі найбільш часто запитувані та рекомендовані тести:
- CBC: люди, які проходять операцію з проміжною або високою небезпекою, з анемією в анамнезі, з підозрою на поточний час або із захворюваннями, які можуть викликати зміни в клітинах крові;
- Коагуляційні випробування: люди, які застосовують антикоагулянти, печінкова недостатність, історія захворювань, що викликають кровотечу, операції проміжного або високого ризику;
- Дозування креатиніну: люди з захворюваннями нирок, діабетом, високим кров'яним тиском, захворюваннями печінки, серцевою недостатністю;
- Рентгенографія грудної клітки: люди з такими захворюваннями, як емфізема, серцеві захворювання, старші 60 років, люди з високим ризиком серця, з множинними захворюваннями, або які будуть перенести операцію на грудях або животі;
- Електрокардіограма: люди з підозрою на серцево-судинні захворювання, історію болю в грудях та діабетики.
Як правило, ці аналізи дійсні протягом 12 місяців, при цьому не потрібно повторювати протягом цього періоду, проте в деяких випадках лікар може виявити необхідним повторити їх раніше. Крім того, деякі лікарі можуть також вважати важливим замовити ці аналізи навіть людям без підозр на зміни.
Інші тести, такі як стрес-тест, ехокардіограма або холтер, наприклад, можуть бути призначені для деяких більш складних видів операцій або для людей із підозрою на серцеві захворювання.
5. Виконання передопераційних коректив
Після виконання тестів та іспитів лікар може призначити операцію, якщо все добре, або він може дати рекомендації, щоб ризик ускладнень в операції був максимально знижений..
Таким чином, він може рекомендувати робити інші більш конкретні тести, коригувати дозу або вводити якісь ліки, оцінювати потребу в корекції функції серця, через кардіохірургію, наприклад, керуючи деякими фізичними навантаженнями, втратою ваги або припиненням куріння, серед інших.